Hai uno o più impianti posizionati nella bocca che, da qualche tempo, ti stanno dando dei problemi?
C’è una condizione patologica specifica proprio degli impianti dentali, ultimamente aumentata di molto nella popolazione, che non solo può creare una situazione dolorosa per i pazienti, ma che può mettere anche a rischio l’impianto dentale stesso.
La perimplantite è un’affezione che colpisce solo i pazienti che, per vari motivi, hanno dovuto sostituire uno o più elementi dentali con un impianto protesico fisso e, assieme alla mancata osteointegrazione, è il pericolo maggiore possibile in Implantologia.
Leggi questa pagina per scoprire da cosa è causata la perimplantite, quali sono i suoi sintomi, come si diagnostica e quello che si può fare per curarla.
Che cos’è un impianto dentale?
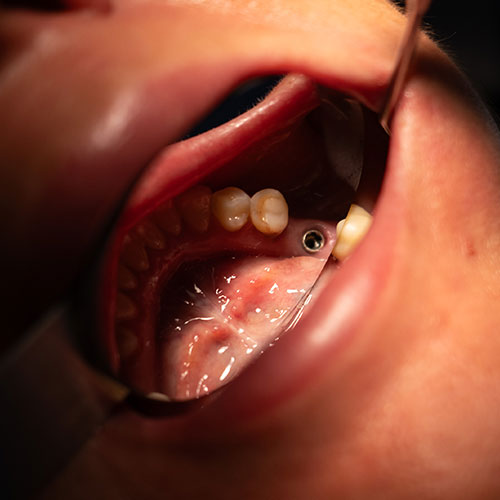
In Odontoiatria, e nello specifico nella sotto-branca dell’Implantologia, si definisce un impianto dentale una protesi dentale fissa, integrata permanentemente nella struttura ossea del paziente e che ha lo scopo di rimpiazzare uno o più elementi dentali naturali perduti o irrimediabilmente danneggiati.
Ci sono svariate cause che possono portare alla perdita degli elementi dentali naturali, ma le più comuni sono la carie dentale e gli incidenti traumatici, con danneggiamento irreparabile della struttura radicolare del dente.
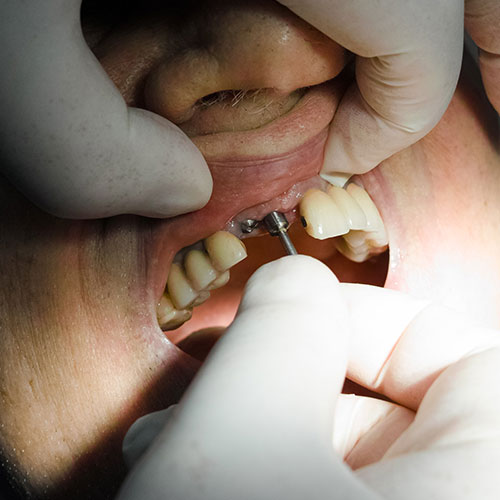
A volte, l’impianto dentale è utilizzato non solo per sostituire elementi dentali naturali perduti, ma per completare uno sviluppo anomalo delle arcate dentali, come ad esempio in situazioni di agenesia dentale, cioè la mancanza congenita di denti che non spuntano affatto, o che non spuntano dopo aver perso quello da latte.
L’implantologia, iniziata con i primi esperimenti scientifici di osteointegrazione nella Svezia degli anni ’60 del 1900, si è sviluppata massicciamente negli ultimi decenni, grazie all’avvento delle nuove tecnologie costruttive degli impianti, della tecnologia computerizzata in ambito odontoiatrico, dei nuovi protocolli chirurgici e, soprattutto, della particolare cura ed attenzione all’asepsi degli stessi.
Che cos’è la perimplantite?
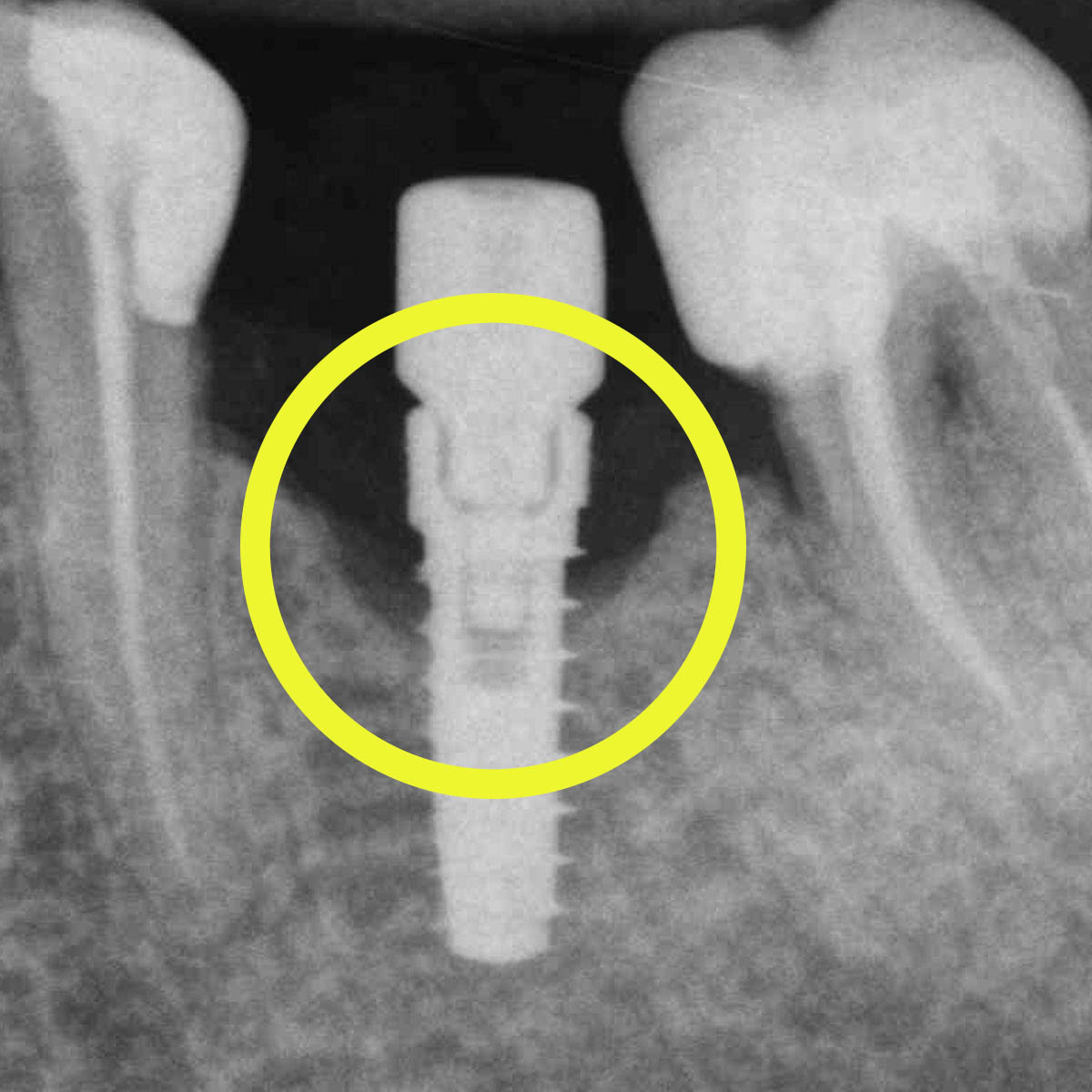
La perimplantite, come il suffisso medico -ite lascia intendere, è l’infezione batterica dei tessuti ossei e gengivali intorno all’impianto dentale.
Tale infezione, se non curata per tempo, può portare non solo dolorosa sintomatologia al paziente, con dolori gengivali, arrossamenti, sanguinamenti e sensazione di fastidio, ma anche causare un ben più grave danneggiamento dell’osso alveolare, ed una sua successiva irreversibile perdita.
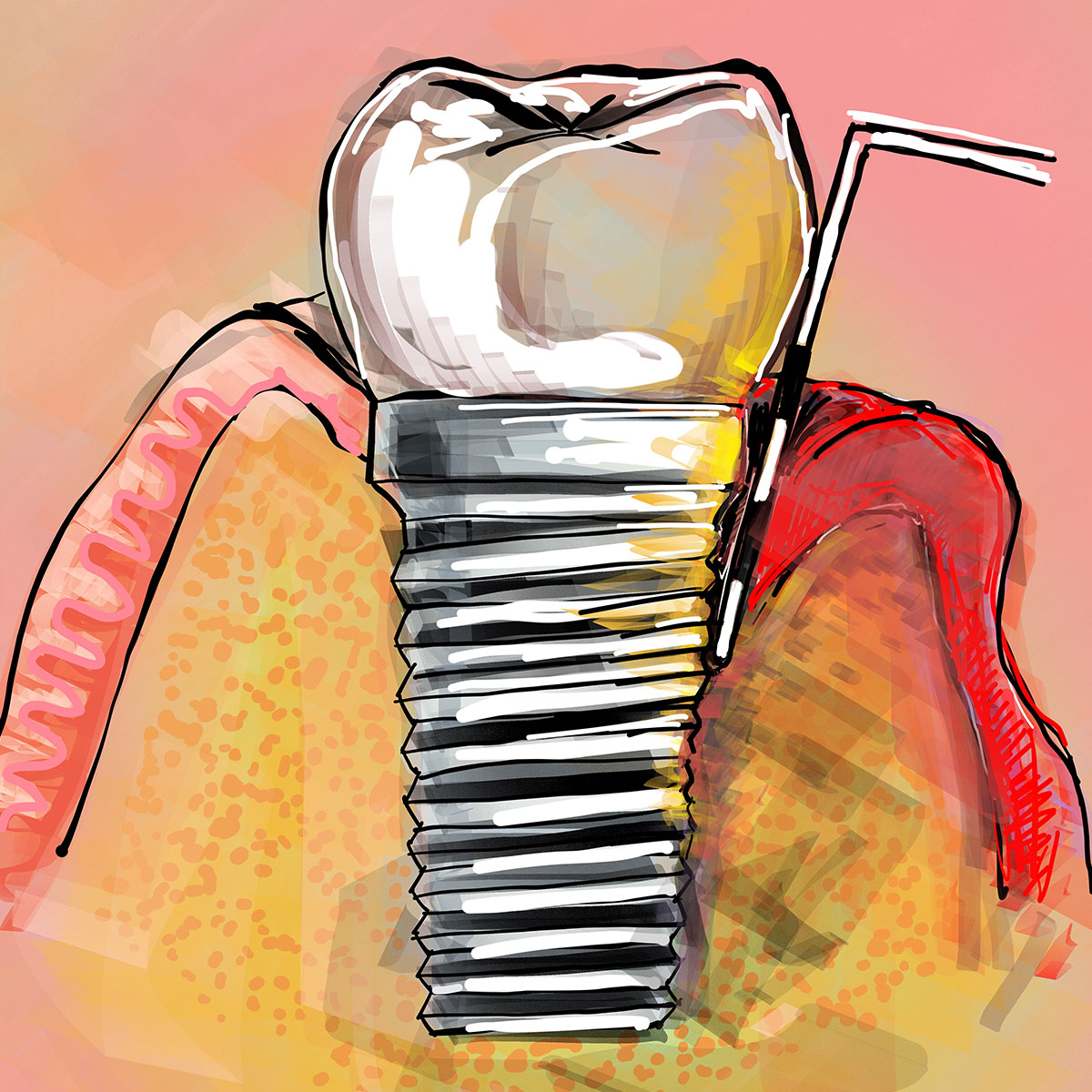
La perimplantite è storicamente, assieme alla mancata osteointegrazione, la complicanza principale degli impianti dentali, e può manifestarsi poco dopo il posizionamento della protesi o anche molti anni dopo l’intervento originario, seguendo un percorso a volte difficilmente prevedibile.
Sebbene le moderne tecniche di Chirurgia Orale e i nuovi materiali di sintesi biocompatibili degli impianti abbiano abbassato drasticamente le percentuali di insuccesso dell’osteointegrazione, a tutto vantaggio della riuscita degli interventi, la perimplantite è ancora una patologia pericolosa che, nei tempi moderni, è anzi aumentata d’incidenza nella popolazione.
Quest’aumento di infezioni perimplantari, divenuto un fenomeno ben noto negli ultimi 20 anni circa, si ritiene sia da imputarsi al contestuale aumento dei numeri di impianti posizionato nei pazienti, che ha avuto un grande incremento recente per via dell’abbassamento dei costi di accesso al trattamento, ormai accessibile per grossomodo ogni fascia di reddito.
Le basi della moderna implantologia vennero scoperte, peraltro causalmente come spesso accade nella Medicina e nella Scienza, dal Medico svedese Per-Ingvar Brånemark.
Durante uno dei suoi tanti esperimenti con i topi, il Dott. Brånemark si accorse che degli strumenti chirurgici in acciaio, lasciati dentro le ossa dei roditori, venivano come 'inglobati' dalla rigenerazione dei tessuti, formando dunque una struttura coesa e compatta e rendendo la rimozione dei ferri impossibile.
Il Dott. Brånemark intuì quindi che gli osteociti, cioè le cellule delle ossa degli animali, nel tentativo di ricongiungersi in caso di lesione o frattura, spontaneamente inglobano anche tessuti a loro estranei, in un processo noto come osteointegrazione.
L'osteointegrazione è un principio ormai caposaldo non solo dell'Odontoiatria, ma anche dell'Ortopedia: proprio grazie alla fusione tra ossa e impianti in titanio (un materiale al 100% inerte e dunque biocompatibile) è possibile ora ricostruire intere parti di scheletro, come avviene ad esempio nell'impianto delle protesi di ginocchio ed anca (tanto per citare due casi molto comuni).
Da cosa è causata la perimplantite?

i batteri parodontogeni sono l'agente eziologico della piorrea e della perimplantite
L’agente eziologico della perimplantite sono determinate famiglie di batteri anaerobi che vivono comunemente nel nostro cavo orale e che, in condizioni di normalità, sono ben contenute dalle nostre difese immunitarie.
Questi batteri sono Gram negativi, particolarmente tenaci e resistenti e hanno caratteristiche molto simili ai batteri parodontopatogeni, cioè i microorganismi che causano invece la parodontite (la piorrea), patologia che ha molte analogie con la perimplantite, e che spesso è anzi infezione correlata alla stessa.

i batteri che causano la perimplantite sono anaerobi
Essendo dei batteri anaerobi, i batteri responsabili della perimplantite possono sopravvivere senza la presenza di ossigeno, e questo è un grande problema per gli impianti dentali, poiché l’infezione può dunque propagarsi in profondità nei tessuti ossei attorno alla vite dell’impianto, ‘scavando’ dunque l’osso alveolare e causandone una vera e propria difesa disperata che porta al suo riassorbimento (misura di protezione del corpo che, però, diminuisce il tessuto osseo).
Oltre ai problemi intrinsechi dell’infezione stessa dei tessuti perimplantari, con arrossamento, gonfiore e sanguinamento gengivale, la perimplantite è dunque una seria minaccia all’impianto stesso poiché, con la consunzione dell’osso, può venire meno la stabilità strutturale della protesi che, nei casi avanzati, può portare alla sua necessaria asportazione chirurgica.
Come si manifesta la perimplantite?
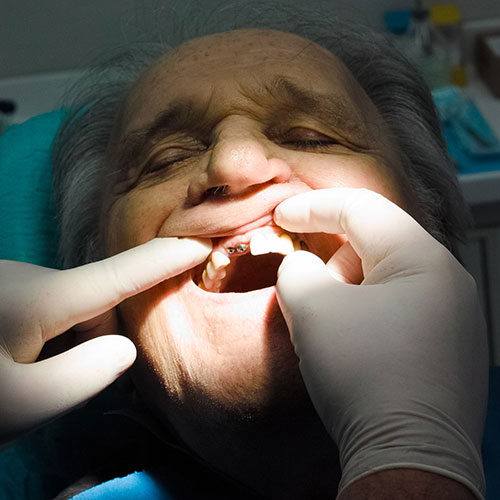
controllo periodico di un impianto dentale
La perimplantite è una condizione infiammatoria dei tessuti attorno alla vite endossea dell’impianto dentale, e come tale ha elementi comuni a quelli di qualsiasi altra infiammazione tessutale del corpo: rossore e gonfiore della gengiva attorno alla corona dell’impianto, eventuale sanguinamento, dolore spesso alla pressione della gengiva o a volte anche spontaneo sono i sintomi più comuni.
Colonizzando i tessuti attorno all’impianto, i batteri responsabili della perimplantite causano una difesa spontanea dell’osso, che a sua volta comporta un suo riassorbimento e, di conseguenza, una retrazione della gengiva che ad esso è adesa.
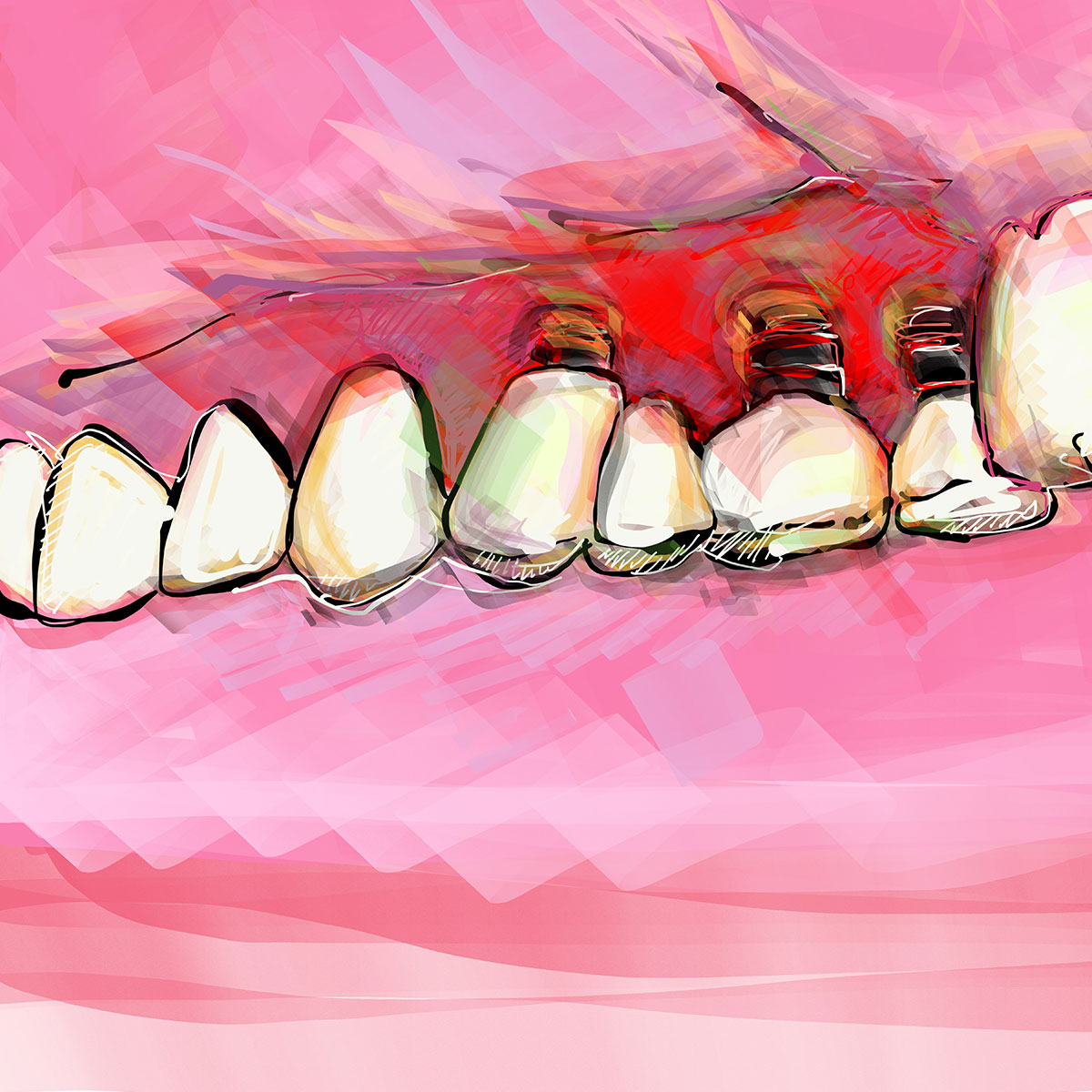
la perimplantite fa riassorbire l'osso alveolare e la gengiva sopra di esso
Ciò causa di rimando la formazione di vere e proprie ‘tasche’ nella gengiva, simili alle tasche parodontali, dove possono annidarsi altri batteri, rendendo dunque l’infezione cronica e peggiorativa.
Se trascurata con la sintomatologia iniziale, la perimplantite fa ritirare sempre di più l’osso, arrivando a destabilizzare la vite in titanio dell’impianto che, senza più adeguato supporto, può arrivare a cadere o distaccarsi spontaneamente.
In alcuni casi, si possono formare anche dolorosi ascessi gengivali: delle raccolte purulente che, oltre al grande dolore che causano, danneggiano ulteriormente il tessuto del parodonto, espandendo ancora di più l’infezione batterica.
Quando si manifesta la perimplantite?
perimplantite con riassorbimento osseo
La perimplantite può manifestarsi in qualsiasi momento dopo il posizionamento dell’impianto, anche molti anni dopo l’intervento chirurgico originario.
È tuttavia abbastanza raro che la perimplantite si manifesti poco dopo l’intervento implantologico, poiché i tessuti parodontali, di solito, non s’infettano immediatamente, ma occorre un certo quantitativo di tempo per far aumentare di numero la colonia batterica.
iniziale perimplantite
Questo, sempre solitamente, avviene dopo qualche mese, o spesso dopo qualche anno, dal posizionamento dell’impianto.
In sostanza, la manifestazione della perimplantite è un evento intrinsecamente poco prevedibile: proprio per questo la buona e giusta profilassi è basata sui regolari controlli odontoiatrici e la buona pulizia (domiciliare e professionale) e la giusta manutenzione dell’impianto dentale, che dovrebbero sempre essere dei concetti fondamentali al quale il paziente portatore di protesi fisse deve obbligatoriamente attenersi.
La nostra bocca è un posto decisamente affollato, popolato da tanti piccoli ospiti che sono noti come microbiota orale.
Non dissimilmente dal microbiota che popola il nostro intestino, il microbiota orale è molto variegato, e esistono centinaia di famiglie di batteri che, in ogni momento, si contendono uno spazio per loro vitale.
Difatti, la bocca è un ambiente davvero ottimale per molti batteri: è caldo, umido, ricco di cibo in abbondanza, fatto dovuto alla presenza di tanti residui dei nostri pasti, special modo dei carboidrati (gli zuccheri).
Tra le tante famiglie di batteri che popolano la nostra bocca, ne esistono alcune di innocue per la nostra salute, come i batteri saprofiti, alcune abbastanza pericolose poiché in grado di cariare i nostri denti (i batteri cariogeni) ed alcune molto pericolose, in grado di scatenare una violenta risposta infiammatoria da parte dell'osso alveolare e delle gengive.
Quest'ultima famiglia è formata dai batteri parodontopatogeni: dei microorganismi anaerobi, Gram-negativi, incredibilmente resistenti e in grado di colonizzare e sopravvivere nei tessuti profondi, come ad esempio sotto le gengive, attorno alla vite endossea dell'impianto dentale.
Proprio questi batteri sono i responsabili della perimplantite, che non è un'infiammazione dell'impianto (che è costituito da puro titanio inerte), bensì dei tessuti organici di contorno, quindi osso e gengive.
Quali sono i fattori scatenanti della perimplantite?
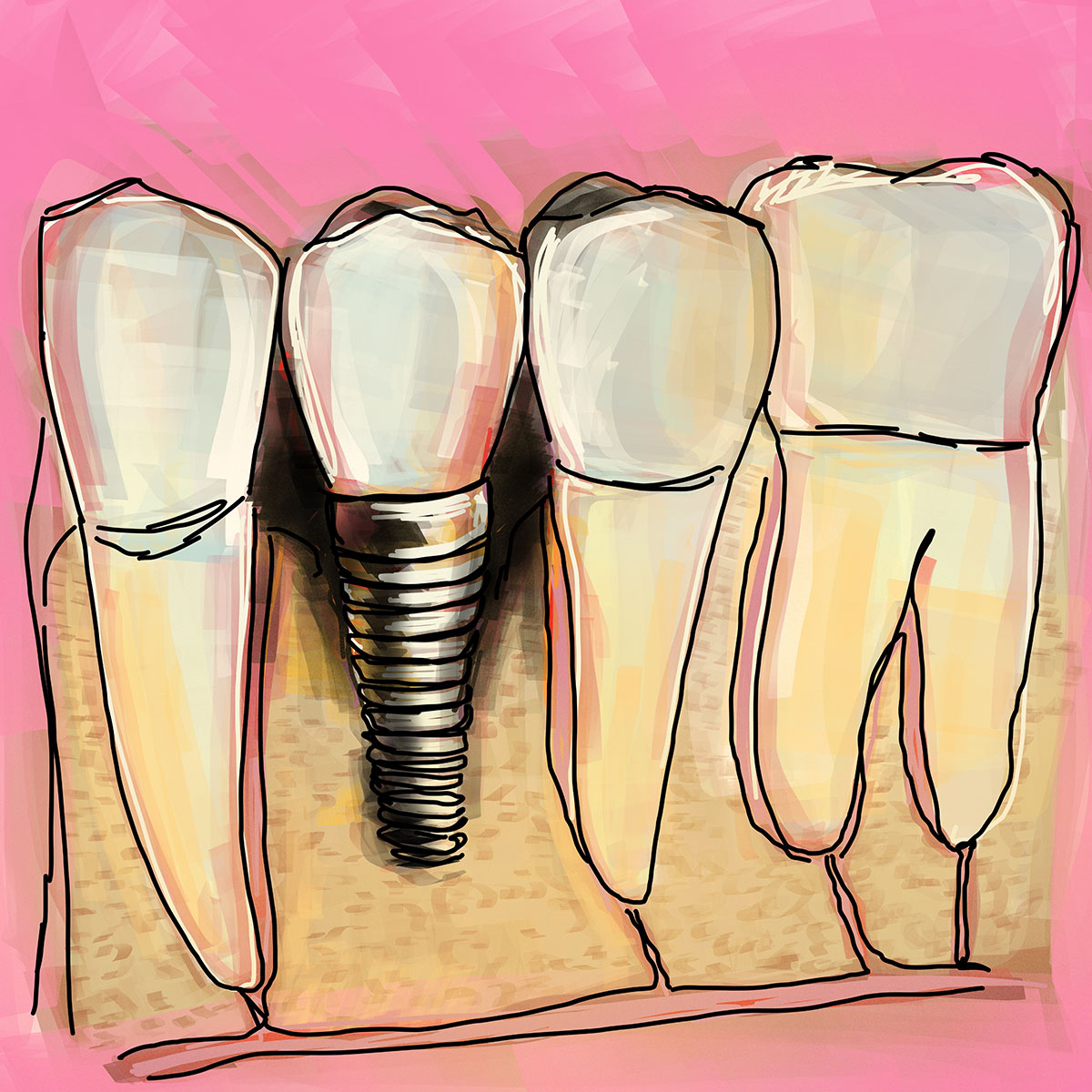
La causa originaria della perimplantite è, come detto, una sovra-profilerazione batterica di determinati ceppi di microbi, sostanzialmente uguali a quelli che causano la parodontite, che infetta i tessuti parodontali a contorno dell’impianto e causa dunque un riassorbimento lento ma costante dell’osso.
Sebbene l’inizio di questa infezione sia sostanzialmente imprevedibile, esistono però dei ben noti fattori scatenanti che possono aumentare la proliferazione batterica, e dunque favorire l’insorgenza dell’infezione.
Questi fattori scatenanti sono:
- Una cattiva igiene orale, sia domiciliare che professionale, con la mancanza di adeguate sedute di controllo e d’igiene in studio;
- La predisposizione genetica alla parodontite, patologia che ha molte affinità (anche eziologiche) con la perimplantite;
- Il lassismo del paziente nei regolari controlli odontoiatrici;
- Il fumo e l’abuso di alcool;
- Alcune particolari condizioni immumnodepressive, come lunghi periodi di terapia antibiotica, malattie autoimmuni, interventi chirurgici e periodi di convalescenza, infezioni croniche (HIV e similari);
- Il diabete mellito
Tra tutte queste cause scatenanti, la cattiva igiene orale è sicuramente la causa più comune e statisticamente più rilevante.
La formazione di placca batterica attiva sottogengivale, a ridosso dell’impianto, e il lassismo del paziente che non si sottopone a controlli e pulizie periodiche, nonché la sua carenza igienica quotidiana casalinga sono, in generale, le condizioni tipiche che portano all’inizio dell’infezione perimplantare.
Come viene diagnosticata la perimplantite?
La perimplantite richiede una visita odontoiatrica, eseguita da un Medico Odontoiatra affiancato da un Igienista Dentale perfezionato nel trattamento delle perimplantiti.
Oltre alla necessaria anamnesi, fondamentale per capire gli interventi odontoiatrici in passato già eseguiti dal paziente (ed eventuali loro complicanze), la diagnosi richiede la valutazione clinica e, quasi sempre, anche la conferma radiologica.
A livello clinico, il professionista sanitario può accertarsi dei tradizionali sintomi visibili superficiali evidenti della perimplantite, come il rossore e il gonfiore gengivale a ridosso dell’impianto, il sanguinamento spontaneo o alla pressione, l’eventuale fuoriuscita di materiale purulento, il dolore alla stimolazione meccanica dell’impianto.
Durante la visita, il Medico Odontoiatra o l’Igienista Dentale possono provvedere anche ad un sondaggio delle eventuali tasche gentigivali già formatesi, cioè una vera e propria misurazione della loro profondità per mezzo di un’idonea sonda millimetrata.
Profondità superiori ai 3-3,5mm sono indice clinico di riassorbimento dell’osso, e dunque di certa presenza di tasche parodontali, dove possono essersi annidati i batteri responsabili della perimplantite.
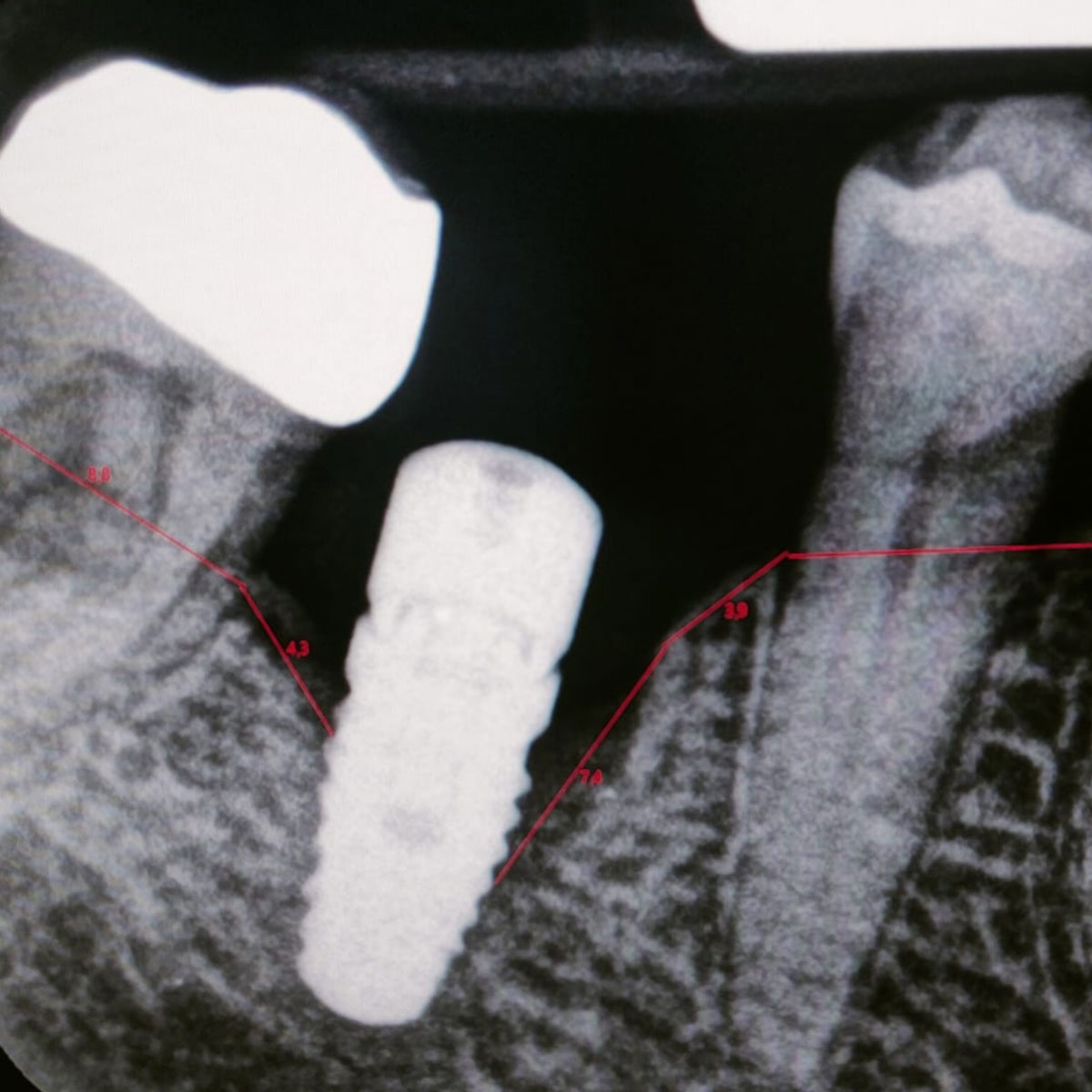
La diagnosi clinica richiede comunque conferma radiografica, indispensabile per accertare lo stato sottogengivale e la condizione dell’osso, compresa il suo eventuale riassorbimento già in essere.
Modernamente, quest’indagine è eseguita con una TAC odontoiatrica a fascio conico, che consente al professionista di vedere chiaramente la perdita dell’osso e lo stato generale dell’impianto.
L'impeccabile igiene orale domiciale, effettuata a casa con spazzolino, dentifricio e gli altri comuni ausili come filo interdentale e scovolino, è fondamentale per abbassare la carica batterica del cavo orale e prevenire dunque tante patologie, come ad esempio la carie dentale.
tuttavia, essa non è sufficiente a garantire al 100% la salute della bocca, poiché ha grosso limite: si limita alla superficie dei tessuti, quindi essenzialmente alla pulizia delle corone dei denti e, al massimo, del colletto dentale.
I batteri che normalmente popolano la nostra bocca sono abbastanza subdoli, e sono in grado di annidarsi anche sotto l'attaccatura della corona dei denti alla gengiva, formando una placca attiva che, in alcuni casi, può provocare un'infiammazione dei tessuti dell'osso alveolare, dando origine ad esempio alla parodontite.
La perimplantite è una patologia molto simile ad essa, ed è sostanzialmente causata dalle stesse famiglie di batteri parodontopatogeni.
Ecco perché l'igiene quotidiana domiciliare deve sempre essere integrata da periodiche sedute di igiene orale professionale, eseguita nello studio odontoiatrico da parte del Medico Odontoiatra o dell'Igienista Dentale.
Con l'igiene professionale è possibile pulire in profondità non solo le gengive ma anche i tessuti radicolari dei denti, bonificando dunque zone irragiungibili dallo spazzolino o dal filo interdentale.
Molti casi di perimplantite iniziale possono dunque essere risolti sul nascere, impedendo alla patologia di cominciare a fare danni, irritando l'osso e facendolo riassorbire.
Come si può curare la perimplantite?

Considerato che la causa della perimplantite è l’infezione di alcuni ceppi di batteri anaerobi, che hanno soverchiato le naturali difese immunologiche del paziente, la cura è conseguente, e si basa sull’abbassamento della carica batterica nociva, nonché sulla pulizia, anzi una vera e propria bonifica, dei tessuti già infettati, in particolare modo delle tasche parodontali.
Tale pulizia richiede una o più sedute di igiene orale, eseguita con svariati strumenti idonei, che sono scelti dal Medico Odontoiatra o dall’Igienista Dentale in base allo specifico caso clinico del paziente.

Queste sedute di pulizia possono prevedere la momentanea rimozione della corona dell’impianto, per permettere all’operatore di lavorare al meglio (cosa non sempre possibile, ma tendenzialmente preferenziale).
Tali strumenti possono essere:
- L’ablazione meccanica della placca batterica e dell’eventuale tartaro, eseguita con degli strumenti specifici in teflon che garantiscono di non causare danni al materiale implantare;
- La laserterapia, eseguita con il laser odontoiatrico ad alta potenza, che distrugge le colonie batteriche e disinfetta i tessuti circostanti l’impianto. Il laser utilizzato per il trattamento delle perimplantiti deve essere a nano impulsi, in modo da non innalzare la temperatura del materiale implantare;
- L’uso delle micro-polveri come l’eritritolo, spruzzate delicatamente con un getto d’aria e acqua tiepida, in grado di rimuovere in profondità le colonie batteriche senza danneggiare il delicato impianto.
Quando vi è un deciso riassorbimento dell’osso alveolare, che mina la stabilità dell’impianto, a seconda della gravità di tale riassorbimento sono possibili due strade:
- La soluzione conservativa, che prevede la rigenerazione dell’osso senza l’asportazione dell’impianto, mediante la bonifica dei tessuti infetti e il posizionamento di innesti di tessuto bio-compatibile che poi, in guarigione, saranno colonizzati dagli osteociti, di fatto ricostruendo l’osso mancante attorno alla vite endossea della protesi;
- La soluzione chirurgica, che prevede l’asportazione dell’impianto ormai instabile, la bonifica dei tessuti infetti, la rigenerazione dell’osso mediante gli innesti bio-compatibili e poi, a guarigione avvenuta, il posizionamento di un nuovo impianto.
La scelta dell’una o dell’altra terapia è decisa dal Medico Odontoiatra, ed è condizionata dallo stato clinico reale del paziente, sopratutto sul livello di riassorbimento dell’osso e tenendo sempre conto della stabilità dell’impianto, che è elemento imprescindibile di valutazione oggettiva.
Ci sono vari livelli di gravità della perimplantite?

Esattamente come la parodontite (anche perché, sostanzialmente, causata dagli stessi batteri parodontopatogeni), la perimplantite è una patologia progressiva, che solitamente comincia in sordina, con sintomi blandamente evidenti.
I batteri anaerobi che causano l’infiammazione cronica dei tessuti di contorno dell’impianto impiegano, solitamente, una discreta quantità di tempo per proliferare e dare inizio alla retrazione dell’osso, ed esattamente come la parodontite l’inizio dell’infezione è ancora reversibile, se preso per tempo.
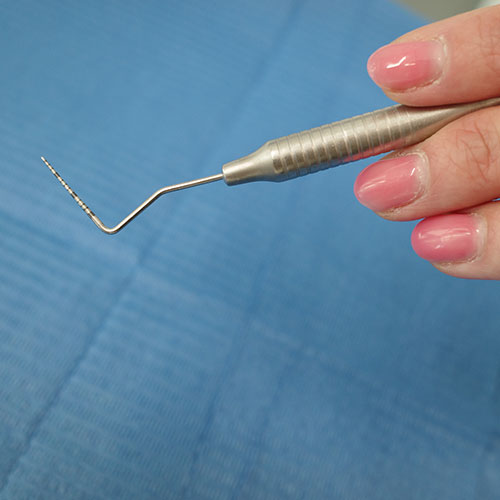
una sonda parodontale millimetrata
Il primo stadio della perimplantite viene chiamato mucosite, ed è sostanzialmente l’equivalente della gengivite, cioè l’infiammazione reversibile delle gengive che è, in sostanza, l’anticamera nonché primo stadio della parodontite.
La mucosite si manifesta in maniera spesso subdola, con sintomi blandi che, spesso, sono ignorati o minimizzati dal paziente, come lieve dolenzia alla pressione della gengiva, arrossamento della stessa e, a volte, modesto sanguinamento, specie quando si esegue la normale igiene quotidiana.
Se la mucosite non è trattata tempestivamente, la proliferazione batterica aumenta, e l’osso alveolare comincia, in risposta, a riassorbirsi per difendersi.
Si ha quindi l’inizio della perimplantite vera e propria, con un danneggiamento irreversibile dei tessuti del parodonto, dove i sintomi inziali della mucosite peggiorano vistosamente: la mucosa gengivale diviene molto più gonfia ed arrossata, il sanguinamento è più copioso e può avvenire anche sfiorando la gengiva di contorno alla corona protesica e, spesso, compare dolore, che diviene insopportabile se si verifica anche un ascesso parodontale (con fuoriuscita di pus maleodorante).
Nei casi gravi e, solitamente, finali di perimplantite, il riassorbimento dell’osso è talmente importante che l’impianto stesso comincia a perdere solidità strutturale, e si assiste dunque ad un ‘dondolio’ del dente protesico che precede quasi sempre il suo distaccamento.
Ma dunque l’impianto dentale non deve muoversi?
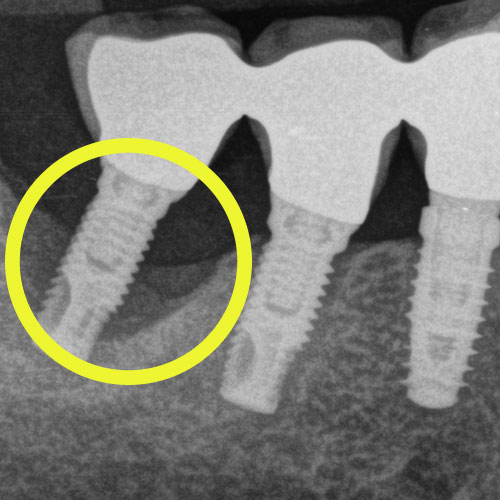
No, assolutamente no: l’impianto dentale non deve muoversi, né deve ‘dondolare’, o ‘ballare’.
L’impianto in salute deve anzi essere ben saldo nella bocca, al pari di tutti gli altri denti naturali.
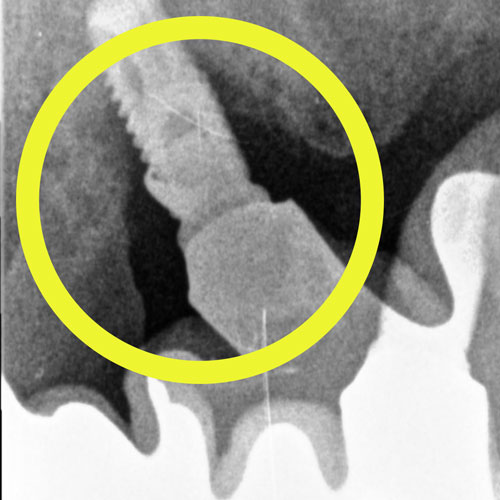
Se l’impianto comincia a ‘ballare’, cioè dondolare e muoversi in maniera anomala, significa che c’è un problema.
Tale problema può essere minimo e facilmente risolvibile, come l’allentamento della corona al suo moncone, oppure un problema grave di riassorbimento dell’osso, dovuto ad una perimplantite mai o mal curata, che è degenerata minando l’ancoraggio osseo dell’impianto.
In entrambi i casi, vi è comunque bisogno di una visita odontoiatrica e di un intervento specialistico.
È possibile prevenire la perimplantite?

La perimplantite ha cause mediche eguali a quelle della parodontite, cioè una disbiosi del microbiota del cavo orale che ha permesso l’iper-proliferazione di batteri ‘cattivi’, definiti parodontopatogeni.
Al contrario della parodontite, che può colpire indistintamente denti naturali oppure protesi fisse, la perimplantite si manifesta esclusivamente nei tessuti attorno all’impianto, che dunque è requisito indispensabile per dare corso all’infezione.

La perimplantite non è completamente prevedibile, né nella sua comparsa e né nella sua velocità di evoluzione, che comunque è sempre degenerativa sul lungo periodo, e che causa un’inevitabile riassorbimento dell’osso (seppur con tempi e gravità differenti).
La prevenzione della perimplantite si basa sul concetto che l’impianto, per quanto ben fatto e ben integrato nell’osso, ha bisogno comunque di precisa ed impeccabile igiene, non solo domiciliare, nonché revisioni e controlli periodici.
Questa profilassi è possibile con una accurata igiene quotidiana eseguita domiciliarmente e con igieni professionali in studio, complementari a periodici controlli dal Dentista.
Difatti, solo i regolari controlli odontoiatrici, che comunque tutti noi - anche non portatori di protesi - dovremmo fare almeno una volta l’anno, sono in grado di identificare immediatamente l’inizio di una perimplantite, e provvedere dunque subito al suo trattamento, prima che l’osso alveolare inizi a riassorbirsi.
Le moderne terapie d’igiene orale, ad esempio quelle mini-invasive basate sull’uso di micro-polveri ablative, in grado di pulire le tasche parodontali e, al contempo, non rovinare gli impianti, sono molto efficaci e permettono, se eseguite per tempo, di risolvere sul nascere le perimplantiti, facendo risparmiare al paziente denaro, salute e tempo.
Per goderne dei vantaggi, però, è necessario che il portatore di impianti sia adeguatamente informato sull’importanza dei regolari controlli odontoiatrici e le necessarie sedute d’igiene professionale, le uniche che riescono a rimuovere la placca batterica attiva sotto il bordo gengivale, in profondità nei tessuti (dove lo spazzolino non può arrivare).
A quale Medico dovrei affidarmi in caso di perimplantite?

Il Medico Odontoiatra è lo specialista di riferimento per diagnosticare e curare la perimplantite, ed è dunque a lui che ci si dovrebbe rivolgere, per avere un supporto sanitario adeguato.
Va specificato che la perimplantite è sostanzialmente simile alla parodontite, e tutte e due le condizioni patologiche possono ricadere nella Parodontologia, cioè quella parte dell’Odontoiatria che studia e cura tutte le problematiche dei tessuti parodontali (osso alveolare, gengive, legamento e cemento radicolare).

In tal senso, la perimplantite è dunque materia di competenza anche dell’Igienista Dentale, cioè la figura sanitaria non medica che ha comunque enorme esperienza nelle affezioni del parodonto, e che spesso eroga le terapie d’igiene professionale proprio in accordo con il Medico Odontoiatra.
Soffri o pensi di soffrire di perimplantite? A Milano, siamo l’eccellenza che può aiutarti

Lo Studio Dentistico Bittante è uno studio odontoiatrico specializzato in tutte le malattie e le condizioni patologiche del parodonto, compresa la perimplantite.
La perimplantite, che ha grande affinità sia clinica che eziologica con la parodontite, è intensivamente studiata e curata dall’equipe di Parodontologia dello Studio Dentistico Bittante, con protocolli d’igiene orale d’eccellenza, che vengono accompagnati, se il caso lo richiede, anche a terapie ricostruttive d’avanguardia, come la rigenerazione dell’osso alveolare.

Un intero team di supporto formato da Medici Odontoiatri e Igienisti Dentali qualificati in Parodontologia possono dunque aiutarti a salvare il tuo impianto dentale e i tessuti eventualmente infettati dai batteri parodontopatogeni, in tutta sicurezza e con la qualità garantita di un’equipe specialista d’eccellenza, proprio dietro al Duomo di Milano.
PBG - la Parodontologia biologicamente guidata


Grazie a decenni di studi e ricerca medica, lo Studio Dentistico Bittante ha sviluppato un protocolo di cura unico in Italia, chiamato PBG, cioè Parodontologia Biologicamente Guidata.
Questo protocollo innovativo, già sperimentato con successo su migliaia di pazienti nel corso degli ultimi vent'anni, si basa sul trattamento della parodontite mediante l'ausilio di test genetici e microbiologici, effettuati direttamente in studio e che accompagnano ogni piano di cura dei singoli pazienti.

Il test genetico della parodontite, analizzando il livello di interleuchine, può stabilire se il paziente è effettivamente predisposto allo sviluppo della malattia parodontale, mentre il test della placca batterica del cavo orale è indispensabile per stabilire la quantità della carica dei batteri parodontopatogeni e batteri saprofiti.
Il test dei batteri parodontopatogeni, o meglio della loro carica, viene eseguito periodicamente durante tutta la terapia, ed è un valore di assoluta importanza in corso di trattamento.
Difatti, proprio questo test guida gli sforzi dei dentisti e degli igienisti dentali, e gli permette di controllare l'effettiva efficacia del trattamento.
Trattamento che viene eseguito mediante precisi protocolli d'igiene orale, avvalendosi di apparecchiature d'avanguardia come il laser odontoiatrico ad alta potenza, il microscopio operatorio e l'erogazione di polveri sottogengivali sottili e molto delicate per mezzo di aria compressa.
I dati dei pazienti trattati parlano chiaro: oltre il 95% di successi conseguiti, interrompendo l'avanzamento della parodontite e salvando i denti naturali dalla caduta.
Con il protocollo PBG potrai dunque:
- Conoscere se sei predisposto alla parodontite;
- Conoscere esattamente la tua percentuale di rischio ed esposizione alla piorrea;
- Conoscere se la tua bocca è un terreno fertile per i batteri nocivi;
- Arrestare l'avanzata della malattia parodontale;
- Salvaguardare i tessuti delle tue gengive e del tuo osso alveolare;
- Impedire la caduta dei tuoi denti naturali
Prenota subito il tuo test genetico
Il test genetico per accertare la predisposizione alla parodontite è facile, veloce, indolore e può essere eseguito in ambulatorio odontoiatrico, con un piccolo prelievo di materiale epiteliale della bocca.
Datosi che il DNA non cambia nel corso della vita, il test deve essere eseguito solo una volta, ed è estremamente affidabile: può dirti con precisione se sei un soggetto predisposto o meno alla parodontite, e questo è di fondamentale importanza per impostare al meglio la tua personale terapia di cura della piorrea.
Non devi aspettare di perdere tutti i denti, dopo anni di lassismo, per non aver saputo che invece eri un soggetto predisposto alla parodontite: devi agire ora!
Nello Studio Dentistico Bittante, grazie al protocollo avanzato della Parodontologia Biologicamente Guidata, potrai eseguire con facilità il test per la predisposizione alla piorrea e, contestualmente, potrà essere eseguito anche il test sulla carica microbica della tua bocca: un altro test avanzato, che è in grado di rivelare l'esatta composizione batterica del tuo cavo orale, individuando la percentuale di batteri parodontopatogeni che sono responsabili della parodontite.
Il dentista in pieno centro a milano, fin dal 1955
lo Studio Dentistico Bittante si trova a Milano, in Corso Europa 10.
la sede è storica, ed è utilizzata da oltre sessant'anni.
lo Studio Dentistico Bittante non è un franchising e non è una catena low-cost: è uno studio unico, gestito da tre generazioni di professionisti dell'Odontoiatria e dell'igiene orale, e questo è un motivo di vanto per tutti i collaboratori e gli altri professionisti presenti giornalmente nelle sale di trattamento.
lo Studio Dentistico Bittante è nel cuore di Milano, ed è facilmente raggiungibile con le Linee Metropolitane:
- MM1 (Linea Rossa) Fermata San Babila o Duomo;
- MM3 (Linea Gialla) Fermata Duomo;
- MM4 (Linea Blu) Fermata San Babila
se vuoi raggiungerci in autovettura, ricorda che lo studio è nella Zona a Traffico Limitato di Milano (Area C), quindi ti servirà il pass (clicca qui per tutte le informazioni e per acquistarlo).
se devi parcheggiare la tua auto, davanti allo studio è a disposizione un autosilo, con parcheggi orari.
se vieni da fuori Milano in treno, puoi scendere alla stazione Milano Centrale e prendere la linea MM3 (Linea Gialla), direzione S. Donato, fino alla fermata Duomo.
se vieni invece dalla stazione di Porta Garibaldi, il percorso più breve è quello di prendere la linea MM2 (Linea Verde), direzione Abbiategrasso-Assago, scendere a Cadorna, cambiare con la linea MM1 (Linea Rossa), direzione Sesto 1° Maggio e scendere alla fermata Duomo.
se vieni dall'aeroporto di Linate, lo studio è comodamente raggiungibile in poco più di 10 minuti con la linea metropolitana MM4 (Linea Blu), scendendo alla fermata San Babila.
Tutti gli articoli sanitari presenti in questo sito sono stati scritti da Medici o informatori sanitari.
Le informazioni sanitarie sono date
secondo i principi di scienza e coscienza, senza ausilio di algoritmi generativi.
Tutti gli articoli sanitari sono materiale originale, attendibile, verificato e inviato all'Ordine provinciale di appartenenza.
Nessun articolo è stato scritto, anche parzialmente, da un'intelligenza artificiale generativa.
Tutti i disegni anatomici e le tavole mediche presenti nel sito sono stati realizzati da artisti scientifici, in possesso di Diploma Accademico rilasciato da un istituto AFAM e che hanno regolarmente superato gli esami universitari dei corsi obbligatori di Anatomia Artistica.
Nessuna tavola anatomica o disegno illustrativo presente nel sito è stato realizzato da un software di intelligenza artificiale generativa.
Le tavole anatomiche di questo sito sono quindi materiale artistico-scientifico verificato e attendibile, sempre approvato da un Medico Odontoiatra, un Medico Chirurgo Specialista in Odontostomatologia o Chirurgia Orale o un Igienista Dentale, tutti regolarmente abilitati alla professione.
Vuoi un aiuto rapido? Chiedi al Dr. AMO!
Il Dr. AMO (che sta per Assistente Medico Odontoiatrico) è il software di AI integrato in questo sito.
È stato programmato da Medici, tecnici informatici e informatori sanitari con l'obiettivo di aiutarti a trovare le informazioni sanitarie che stai cercando, in maniera rapida e veloce.
Il Dr. AMO ti può fornire aiuto e supporto in ogni momento, e può aiutarti a trovare rapidamente le risposte alle tue domande, nonché può aiutarti a prenotare una visita con lo studio.
Tutte le informazioni che ti da il Dr. AMO provengono da un database originale di contenuti medici e sanitari, verificato da un Medico regolarmente abilitato alla professione, e l'AI è stata addestrata con la direttiva principale di proteggere la tua vita e la tua salute.
Puoi chiedere aiuto in ogni momento al Dr. AMO, cliccando sul pulsante che trovi al lato di ogni pagina del sito.
Quindi ricorda che...
- un impianto dentale è una protesi fissa, cioè non rimuovibile dal paziente, pensata per sostituire uno o più denti naturali mancanti o perduti;
- l'impianto dentale si basa sul concetto di osteointegrazione, scoperto casualmente dal Dott. Ingvar Branemark, negli anni '50 del 1900;
- ci sono voluti decenni di sperimentazione e miglioramento di tecniche chirurgiche, strumentistica e materiali per ottenere gli impianti dentali attuali;
- l'impianto dentale moderno è formato da una vite endossea in puro titanio, posizionata nell'osso alveolare tramite particolari procedure chirurgiche, anche computerizzate;
- con l'osteointegrazione, la vite endossea dell'impianto viene inglobata saldamente dall'osso alveolare, e diventa con lui una struttura coesa e solida;
- per posizionare correttamente un impianto dentale e garantirne la tenuta alle pressioni masticatorie, c'è bisogno di un osso alveolare con caratteristiche ottimali;
- la perimplantite è un'infezione dei tessuti attorno all'impianto, che ha caratteristiche cliniche affini alla parodontite;
- la perimplantite ha origine batterica, e le famiglie di batteri che la causano sono sostanzialmente eguali a quelle che causano la piorrea;
- al contrario del dente naturale, che è unito all'osso mediante legamento e cemento radicolare, l'impianto dentale è direttamente ancorato all'alveolo, e questo può causare una perimplantite che si espande rapidamente al tessuto osseo;
- la perimplantite è una condizione che può sempre manifestarsi negli impianti, anche se posizionati correttamente e secondo impeccabili protocolli di asepsi;
- la perimplantite può manifestarsi anche molti anni dopo il posizionamento dell'impianto, secondo una casistica difficilmente prevedibile;
- i batteri che causano la perimplantite sono microbi anaerobi, e dunque possono sopravvivere in profondità nei tessuti anche senza ossigeno;
- tutti gli impianti dentali devono essere revisionati e controllati periodicamente, proprio per eliminare sul nascere l'insorgenza della perimplantite;
- la perimplantite inizia solitamente in maniera subdola, con rigonfiamento e rossore nella zona gengivale attorno alla corona dell'impianto;
- se non curata per tempo, proprio come la parodontite la perimplantite causa una lenta ma inesorabile retrazione dell'osso, con un suo irreversibile riassorbimento;
- casi gravi di perimplantite possono causare ascesso gengivale, con conseguente pus e grande dolore per il paziente;
- la perimplantite e il riassorbimento dell'osso che essa causa minano la stabilità dell'impianto dentale, che dapprima comincia a 'ballare', per poi distaccarsi;
- la terapia della perimplantite varia a seconda del suo grado di severità e al riassorbimento dell'osso, ma in generale è necessario bonificare la zona infettata dai batteri con delle sedute di igiene orale professionale;
- i trattamenti conservativi moderni consentono, se eseguiti per tempo, di salvare l'impianto ed evitarne l'asportazione;
- casi gravi di perimplantite comportano la necessità della rimozione dell'impianto, della bonifica dei tessuti infetti e della rigenerazione dell'osso, mediante moderni compositi biocompatibili;
- i controlli periodici e la revisone dell'impianto, anche con la regolare puliza dello stesso per mezzo dell'igiene dentale professionale, sono l'unica vera profilassi per la perimplantite

Quest'articolo è stato revisionato ed aggiornato dal Dott. Gianluigi Bittante il giorno:
martedì 4 febbraio, 2025
Il Dott. Gianluigi Bittante è un Medico Chirurgo specializzato in Odontostomatologia e Protesi Dentaria.
Ha rilevato lo storico Studio Dentistico Bittante da suo padre, il Dott. Luigi Bittante, che lo aprì nel 1955.
Si è particolar modo dedicato allo studio e al trattamento della parodontite, conosciuta anche come piorrea, di cui è uno dei massimi esperti in Italia.
Lo Studio Dentistico Bittante è, attualmente, uno dei centri di rilievo nazionale per il trattamento della parodontite, e giornalmente riceve pazienti da tutta Italia, curando casi complessi a cui, spesso, è stata proposta l'estrazione di tutti gli elementi dentali danneggiati dalla piorrea.
Nell'esercizio trentennale della professione di Medico, il Dottore ha sviluppato un protocollo di trattamento della parodontite unico in tutto il Paese, chiamato PBG - Parodontologia Biologicamente Guidata.
L'obiettivo del Dottore, spesso realizzato, è proprio quello di salvare i denti dei suoi pazienti con parodontite, evitandone l'estrazione.
Oltre a questo scopo principale, quotidianamente il Dott. Gianluigi Bittante si occupa dell'Odontoiatria d'urgenza, dell'Odontoiatria Estetica, dell'Implantologia e della cura della parodontite.



















